
RESUME :
Un des facteurs pronostiques important dans les AVC est la précocité de la prise en charge des malades dès l’étape pré-hospitalière car la lésion cérébrale aiguë initiale est aggravée par des lésions secondaires maîtrisables par un traitement approprié précoce.
Le diagnostic d’AVC repose en règle sur la clinique mais la nature de l’AVC repose sur l’imagerie cérébrale qui permet de distinguer un AVC hémorragique d’un AVC ischémique.
Mots clés : AVC hémorragique, AVC ischémique, infarctus cérébral,AIT.
Introduction
L’OMS définit l’AVC comme étant le développement rapide de signes cliniques localisés ou globaux, de dysfonction cérébrale avec des symptômes durant plus de 24 heures, pouvant entraîner la mort cellulaire, sans autre cause apparente, qu’une origine vasculaire.
Un AVC est un processus dynamique qui implique à la fois une atteinte du parenchyme cérébral (s’exprimant cliniquement de façon transitoire ou permanente) et une lésion vasculaire. [1]
- Classification des AVC [2, 3 ,4] :
Habituellement, les AVC sont classés en :
- AVC ischémiques : les plus fréquents 85 % de l’ensemble des AVC. Il existe une mort neuronale liée à un manque d’apport d’oxygène mais la possibilité d’être traités par fibrinolyse dans les trois premières heures suivant l’apparition des symptômes afin de permettre une reperfusion cérébrale. Le patient doit répondre à des critères d’éligibilité très stricts.
- AVC hémorragiques : 15 %. Ils surviennent après la rupture d’une MAV. Ils se manifestent par des hémorragies méningées ou des hématomes intra- cérébraux.
Accident ischémique transitoire (AIT) : Ce type d’accident correspond à une anomalie d’irrigation cérébrale de courte durée. Les symptômes régressent en moins de 24 heures. Il nécessite une prise en charge rapide pour un bilan étiologique complet et mise en œuvre d’une prévention

- secondaire. La survenue d’un AIT représente un signe d’alerte de survenue d’un AVC.
2. Prise en charge et rôle de l’infirmier [5, 6, 7]
- A l’arrivé du patient aux urgences
- L’infirmier a pour rôle en plus, d’informer, d’écouter et de rassurer la famille du patient, d’aider au recueil d’informations (circonstances, antécédents, traitements, de début des symptômes).
- Il assure aussi une évaluation rapide des fonctions vitales (FC, TA, spo2, température, glycémie) et une évaluation clinique (troubles de la conscience, recherche d’une hémiplégie, bouche déviée, …).
- Il accompagne et assure le transfert du patient pour les explorations multiples (scanner, angiographie…)
- En salle de soins
La contribution de l’infirmier par l’évaluation de :
- La fonction neurologique :
- Il est nécessaire d’apprécier l’état neurologique du patient par l’évaluation de l’état de conscience qui est réalisée à l’aide du score de Glasgow,
- la recherche du déficit moteur et de son siège (main, bras, membre inférieur),
- des signes associés (patient ‘‘qui fume la pipe’’, déviation de la tête du coté de la lésion,
- la présence des troubles de la vision, aphasie, dysarthrie.
- La fonction ventilatoire :
- noter le rythme, la fréquence respiratoire (FR) et la saturation en oxygène,
- apprécier l’état de coloration cutanée et rechercher une cyanose.
- La fonction circulatoire :
- Relever la pression artérielle (PA), le rythme et la fréquence cardiaque (FC).
- Après l’hospitalisation
Le malade est placé sous monitorage. L’infirmier doit assurer le contrôle du score de Glasgow, de la température corporelle, de la glycémie, la mesure de la FC, PA, spot, FR, qui sont programmées à des intervalles réguliers. Pour prévenir la survenue des complications du décubitus, le malade doit être placé dans des positions adaptées, la tête est surélevée pour

prévenir les troubles de la déglutition et les encombrements très souvent causent de pneumopathies. Aussi le membre supérieur concerné par une hémiplégie est surélevé.
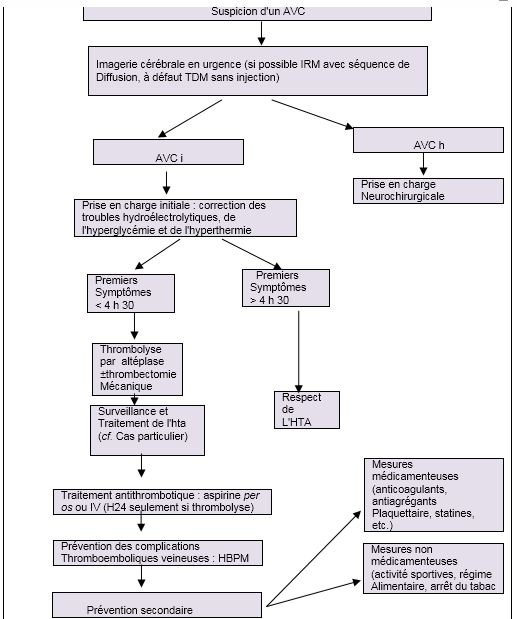
Schéma général de prise en charge de l’AVC. [8]
d)La surveillance
Tout au long de la prise en charge, le rôle de l’infirmier est primordial et conditionne le pronostic et le devenir du patient atteint d’un AVC. De ce fait il doit assurer la surveillance de :
- la liberté des voies aériennes ;
- l’état neurologique et les fonctions vitales du patient ;
- les constantes qui sont relevées à intervalles réguliers ;
la glycémie et signaler toute hyperglycémie ;

- la température et toute hyperthermie supérieure à 37, 5 °C ;
- la tension artérielle : lors de la phase aiguë de l’AVC, il est recommandé, si un traitement par fibrinolyse est instauré, de maintenir une Tension Artérielle (TA) inférieure à 185/110 ;
- la diurèse est quantifiée. Il faut déceler l’apparition d’un éventuel globe vésical. Dans ce cas, une sonde à demeure sera posée ;
- pose d’une voie veineuse périphérique de bon calibre avec du sérum physiologique ;
- réalisation du bilan biologique (NFS, TP, TCA, ionogramme sanguin, urée, créatinine, glycémie, CRP, bilan hépatique) ;
- en cas de troubles de la vigilance, il est indispensable d’assurer la liberté des voies aériennes. Pour ce faire, enlever les appareils dentaires mais aussi tout corps étranger ou sécrétions à l’aide de l’aspiration trachéo-bronchique ;
- si nécessaire, il est pratiqué la pose d’une canule de Guédel adaptée à la morphologie du patient ;
- une sonde naso-gastrique est également posée pour limiter le risque de vomissement et d’inhalation ;
- soins de nursing, prévention d’escarres…, les troubles de la déglutition afin de prévenir les pneumopathies d’inhalation (toujours prévoir une aspiration prête à proximité du patient) ; les complications de décubitus en mobilisant si possible le patient en fonction de son état ;
- ne pas hésiter en cas de vomissements importants à placer le patient en position latérale de sécurité ;
- après prescription médicale, l’administration des différentes thérapeutiques nécessaires aux patients : médicaments spécifiques, antalgiques, antibiotiques…
Conclusion
L’AVC est une pathologie fréquente et pourvoyeuse de lourds séquelles d’handicaps, nécessitant une prise en charge rapide. L’infirmier pèse par son rôle et son efficacité sur le pronostic de ces patients ; soit vers l’amélioration ou l’aggravation.
Références
- AHO, K., HARMSEN, P., HATANO, S., MARQUARDSEN, J. Et SMIRNOV, V. E. Cerebrovascular disease in the community: results of a WHO collaborative study. Bulletin of the World Health Organization. 1980. Vol. 58, n°1, pp. 113‑130.
- BÉJOT, Yannick, TOUZÉ, Emmanuel, JACQUIN, Agnès, GIROUD, Maurice et MAS, Jean-Louis.
Épidémiologie des accidents vasculaires cérébraux. Médecine/sciences. Août 2009. Vol. 25, n° 8‑9, pp. 727‑732. DOI 10.1051/medsci/2009258-9727.
- Urgences Médico-Chirurgicales de l’adulte. 2 e édition. P. Carli, B. Riou, C. Telion. Edition Arnette.
- Pugin D, Woimant F. Prise en charge de l’avc en réanimation : mesures thérapeutiques. Générales. Revue neurologique (2012) ; 875, p ; 11

- Recommandations de l’anaes concernant la prise en charge initiale des patients adultes atteints d’avc. Aspects médicaux. Septembre 2002.
- Recommandations de l’anaes concernant la prise en charge initiale des patients adultes atteints d’avc. Aspects paramédicaux. Juin 2002.
- Référentiel d’auto-évaluation des pratiques en neurologie. Prise en charge initiale des personnes ayant fait un AVC : prise en charge paramédicale dans le service d’hospitalisation. HAS. Juin 2005.
- Pauline Mondoloni, Pauline Gueneau, Yannick Béjot, Philippe Fagnoni Traitement de l’accident vasculaire cérébral ; Pharmacie clinique et thérapeutique © 2018, Elsevier Masson SAS.


