
Résumé : l’automédication est l’utilisation clandestine d’un ou plusieurs médicaments ; les corticoïdes ont révolutionné la prise e charge de pathologies diverses notamment en ophtalmologie, se sont considérés comme une arme à double tranchant bien qu’ils peuvent être bénéfique et apporter un confort oculaire, leur utilisation abusive et sans avis médical peuvent avoir des répercutions néfastes comme la cataracte et le glaucome cortisoniques.
Mots clés : utilisation clandestine, corticoïdes, cataracte, glaucome, aggravation clinique.
L’automédication est le fait d’utiliser un ou plusieurs médicaments sans avis médical, dans le but de se soigner soi-même. C’est un phénomène très fréquent. A court terme, cela peut soulager les symptômes du patient, mais les complications à long terme peuvent être irréparables et cela peut même engendrer la perte de la vue.
Ce qui rend l’automédication particulièrement grave en ophtalmologie, est la prise sans avis médical, d’anti-inflammatoires stéroïdiens ou les corticoïdes qui sont considérés comme une arme à double tranchant pouvant être prescrits dans de nombreuses pathologies comme : l’uvéite antérieure, la pathologie de la surface oculaire et la sécheresse oculaire, certaines kératites, allergie oculaire…
Le patient signale un confort et une disparition des symptômes assez rapidement, lors de nouvel épisode et réapparition des signes fonctionnels. Il peut avoir recours à des collyres sans avoir consulté un ophtalmologue. Ce phénomène est davantage observé chez les patients souffrant de pathologies chorioniques. Cependant, l’utilisation clandestine et prolongée de ce traitement peut conduire à diverses complications.
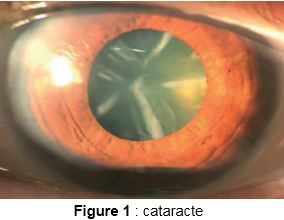
Les effets indésirables de la corticothérapie dépendent de la dose, la durée, la voie d’administration et le principe actif, dont :La cataracte cortisonique : désigne l’opacification du cristallin (figure 1) (lentilles réfractives de l’œil), normalement transparent, qui est induite par les corticoïdes locaux en collyre ou pommade généralement, et par conséquent une baisse de l’acuité visuelle, dont le traitement est chirurgical. Bien que la cataracte cortisonique est réversible après un traitement chirurgical qui consiste en l’ablation du cristallin cataracté et la mise en place d’une lentille de

puissance réfractive de telle sorte que l’œil soit emmétrope, elle expose l’œil à des complications liées à l’intervention chirurgicale notamment : les erreurs réfractives, l’éndophtalmie (une infection intraoculaire très grave et redoutée peut conduire à une perte de l’œil) …; ou chez l’enfant, pourrait être la case d’une amblyopie
- Le glaucome cortisonique : désigne une hypertonie oculaire supérieure à 21 mmHg due à une résistance de l’écoulement de l’humeur aqueuse au niveau de l’angle irido-cornéen par modification de la matrice extracellulaire du trabéculum (le trabéculum une partie de l’angle irido-cornéeen qui assure la filtration de l’humeur aqueuse en dehors de l’œil) causé par l’utilisation abusive et prolongée de corticoïdes [1,2]. Le glaucome évolue lentement et la perte des fibres nerveuses ganglionnaires est progressive. Le patient ne se plaint d’aucun symptôme pendant de longues années et l’acuité visuelle ne sera altérée qu’à un stade très avancé de la maladie aboutissant à la cécité. Le glaucome peut être réversible au début après arrêt des corticoïdes, mais à un stade plus avancé, il évolue à son propre compte et dans ce cas-là, il faut avoir recours à des antihypertenseurs en collyre que le patient doit prendre à vie ou à un traitement chirurgical si le traitement médical n’est pas ou peu efficace !
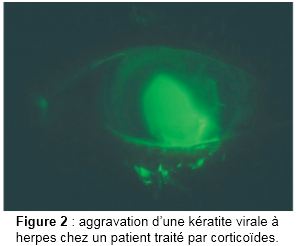
- L’aggravation de certaines pathologies : bien que les symptômes de plusieurs pathologies ophtalmologiques pourront être identiques alors que le traitement est diffèrent, dans certains cas, les corticoïdes sont indiqués comme dans l’uvéite antérieure alors qu’ils sont très dangereux en cas de kératite virale (herpes) qui peut conduire à l’aggravation du tableau clinique (figure 2), voire la perte de l’œil. les corticoïdes peuvent aussi être responsables de réactivation d’une herpe oculaire [3.4].

Bibliographie :
- Ballonzoli L, Bourcier T. Ocular side effects of steroids and other immunosuppressive agents. Therapie 2010;65:115–20.
- Clark AF, Wordinger RJ. The role of steroids in outflow resistance. Exp Eye Res 2009;88:752–9.
- Labetoulle M. Modèles animaux des maladies virales ophtalmologiques (in vivo). Maladies à HSV et VZV. In: Offret H, editor. Œil et virus. Paris: Masson; 2000. [14] Colin J.
- Alm A, Grierson I, Shields MB. Side effects associated with prostaglandin analog therapy. Surv Ophthalmol 2008;53(suppl1):S93–105.
- Figure 1 : Delbarre M. Sémiologie et formes cliniques de la cataracte chez l’adulte. EMC – Ophtalmologie 2019;16(1):1-12 [Article 21-25-A-30].
- Figure 2 : Labetoulle M, Rousseau A, Bourcier T. Atteintes herpétiques du segment antérieur de l’œil : aspects épidémiologiques, cliniques et diagnostiques. EMC – Ophtalmologie 2014;11(1):1-10 [Article 21-200-D-20].


