
RESUME
Les diverses recommandations ont pour but de permettre d’identifier les patients qui risquent de développer des lésions intracrâniennes et ceux nécessitant le recours au scanner cérébral.
La notion de cancers radio-induits est une réalité et de plus en plus d’études mettent en garde sur les risques liés à l’exposition aux radiations et malgré cela, le nombre de TDM cérébral à été multiplié par trois ces dix dernières années. Mots clés : traumatisme crânien léger, TCL chez l’enfant, score de Glascow.
INTRODUCTION – GENERALITES
Le traumatisme crânien (TC) est le traumatisme le plus fréquent chez l’enfant et la première cause de mortalité chez les plus d’un an dans les pays développés (1). Durant les activités des urgences des hôpitaux, le médecin de garde se trouve confronté à des situations très compliquées nécessitant la prise des décisions rapides qui ne mettent pas en dangers la vie de ces enfants.
La décision de réaliser un scanner cérébral ou non avec le risque d’une exposition inutile à des radiations ionisantes potentiellement cancérigènes(2,3) ou la décision de garder en observation ou de les orienter vers des centres spécialisés met le médecin dans des situations difficiles. C’est pour ces raisons que des recommandations élaborées par des sociétés savantes ont été proposées pour aider les médecins dans de pareilles circonstances (4,5,6).
- Prise en charge au centre de tri
La prise en charge d’un enfant victime d’un traumatisme crânien est conditionnée par l’identification de certains facteurs qui sont à rechercher. Ces derniers vont aider à la décision d’hospitaliser l’enfant ou d’autoriser le retour à domicile( 6,7).
Ces facteurs de risque sont :
- L’âge de l’enfant ≤3 mois.
- La dangerosité du mécanisme :
- accident de la voie publique (AVP),
- chute supérieure à 0,9m avant l’âge de deux ans ou supérieure à 1,5m après l’âge de deux ans,
- traumatismes crâniens par un objet à forte cinétique.

- GCS pédiatrique inférieur à 15 (Tableau 1).
- Agitation, somnolence.
- Pleurs inconsolables ou comportement anormal selon les parents.
- Perte de connaissance.
- Signes cliniques d’embarrure ou de lésion de la base du crâne (ecchymose rétro auriculaire, ecchymose périorbitaire, otorragie ou hémotympan, rhinorrhée /otorrhée de LCR).
- Vomissement(s) ou céphalées importantes si l’enfant a plus de 2 ans.
- Hématome sous-cutané ou céphalhématome localisé au niveau occipital, temporal ou pariétal si l’enfant a moins de 2 ans.
- Suspicion de maltraitance.
La présence d’un de ces facteurs de risque doit conduire le médecin à demander de réaliser un scanner cérébral, dans le cas contraire l’enfant est autorisé à rentrer à domicile avec une surveillance pendant 48 heures sous réserve d’un entourage adapté.

- Quand le scanner cérébral est réalisé ?(7)
La décision de réaliser un scanner cérébrale repose sur l’arbre décisionnel du PECARN selon l’âge de l’enfant. (Fig. 1, 2)
Les lésions intracrâniennes cliniquement sévères (liccs), sont définies par :
- le décès du patient secondaire au TC,
- la réalisation d’une intervention neurochirurgicale,
- une intubation supérieure à 24 heures,
- une hospitalisation d’au moins de deux nuits pour des symptômes cliniques persistants en association avec des lésions intracrâniennes au scanner.

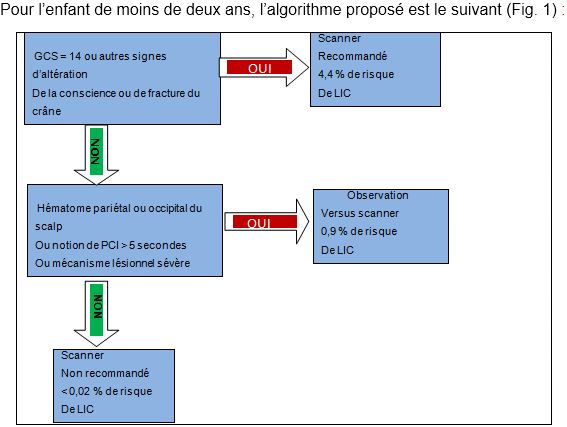
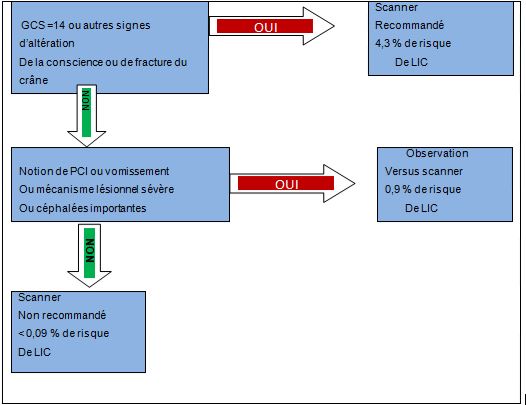


- quand l’enfant est hospitalisé suite à un TC léger ?
Les critères d’hospitalisation suite à un traumatisme crânien ayant nécessité ou non un scanner cérébral sont :
- une perte de connaissance ;
- un mécanisme sévère du traumatisme ;
- les signes cliniques suivants :
- GCS non revenu à 15 ou comportement anormal selon les parents,
- vomissements ou céphalées importantes dont la persistance au-delà de 12 heures après le traumatisme crânien pose l’indication d’une imagerie cérébrale,
- hématome non frontal si l’enfant a moins de 2 ans,
- signes cliniques d’embarrure ou de lésion de la base du crâne ;
- des anomalies tomodensitométriques récentes significatives ou l’impossibilité de réaliser le scanner cérébral malgré son indication ;
- suspicion de maltraitance.
- En cas d’hospitalisation
La surveillance de l’enfant doit se faire par une évaluation clinique au minimum toutes les 2 à 3 heures avec :
- appréciation du score de Glasgow pédiatrique,
- recherche d’une modification de l’état de conscience, de l’apparition d’anomalies neurologiques, d’une aggravation des céphalées et de la survenue de vomissements.
La durée de cette surveillance hospitalière doit être de quelques heures au minimum.
- Mesure de la protéine S100b dans la prise en charge du TC
A noter que le dosage de la protéine S100B (qui est une protéine largement présente au niveau du tissu cérébral). Sa libération est consécutive à une lyse cellulaire cérébrale post traumatique semble être une alternative intéressante à la réalisation des scanners cérébraux et devrait s’intégrer dans les algorithmes de prise en charge chez l’enfant (8).
Des études ont montré que l’utilisation du dosage de la protéine S100B permettrait de réduire le nombre de TDM cérébrale de plus de 30 % et ainsi diminuer d’autant le coût et l’exposition aux radiations (9 ,10).
CONCLUSION
Les traumatismes crâniens chez les enfants en plus du drame familial qu’ils provoquent, constituent un motif très fréquent de consultation et sont une source non négligeable de morbidité et mortalité infantile.
Ne pas méconnaitre que les traumatismes crâniens chez les enfant peuvent être attribuables à des mauvais traitementsou à une négligence grave de la part d’un parent.

Références
- Segui-Gomez M, mackenzie EJ. Measuring the public health impact of injuries. Epidemiol. Rev. 2003 ; 25 : 3–19.
- Pearce M.S., Salotti J.A., Little M.P., mchugh K., Lee C., Kim K.P., et al. Radiation exposure from CT scans in childhood and subsequent risk of leukaemia and brain tumours : a retrospective cohort study. Lancet. 2012 Aug. 4 ; 380 (9840) : 499-505.
- Miglioretti D.L., Johnson E., Williams A., Greenlee R.T., Weinmann S., Solberg L.I., et al. The use of computed tomography in pediatrics and the associated radiation exposure and estimated cancer risk. JAMA Pediatr. 2013 Aug. 1 ; 167(8) : 700-7.
- Pandor A., Goodacre S., Harnan S., Holmes M., Pickering A., Fitzgerald P., et al. Diagnostic management strategies for adults and children with minor head injury : a systematic review and an economic evaluation. Health Technol Assess Winch Engl. 2011 Aug. ; 15(27) : 1-202.
- Jehlé E., Honnart D., Grasleguen C., Bouget J., Dejoux C., Lestavel P., et al . Traumatisme crânien léger (score de Glasgow de 13 à 15) : triage, évaluation, examens complémentaires et prise en charge précoce chez le nouveau-né, l’enfant et l’adulte. Ann Fr Médecine Urgence. 2012 Apr. 23 ; 2(3) : 199-214.
- Lorton F., Levieux K., Vrignaud B., Hamel O., Jehlé E., Hamel A., Gras-Le Guen C. Groupe francophone de réanimation et urgences pédiatriques. New recommendations for the management of children after minor head trauma. Arch. Pediatr. 2014 ; 21 : 790-6.
- 7 F. LORTON1, J. PIMMEL1, B. VRIGNAUD1, C. GRAS-LE GUEN Traumatisme crânien léger de l’enfant urgence 2015 SFMU
- Bouvier D, Fournier M, Dauphin J-B, Amat F, Ughetto S, Labbé A, et al. Serum S100B determination in the management of pediatric mild traumatic brain injury. Clin Chem. 2012 ; 58 : 1116–22.
- Biberthaler P., Linsenmeier U., Pfeifer K.J., Kroetz M., Mussack T., Kanz K.G. et al. Serum S100B concentration provides additional information for the indication of computed tomography in patients after minor head injury: a prospective multicenter study. Shock, 2006 ; 25 : 446-53.
- Zongo D., Ribéreau-Gayon R., Masson F., Laborey M., Contrand B., Salmi L.R., Montaudon D., Beaudeux J.L., Meurin A., Dousset V., Loiseau H., Lagarde E. S100-B Protein as a Screening Tool for the Early Assessment of Minor Head Injury. Ann. Emerg. Med, 2012 ; 59 : 209-8.


