Mots clés :
PBH transpariétale, hépatopathies chroniques, hémostase, indications PBH, fibrose hépatique
Résumé :
La ponction biopsie hépatique (PBH) est indiquée, pour l’établissement d’un diagnostic, d’un pronostic
et d’un traitement des hépatopathies chroniques. Le développement des moyens non invasifs a réduit considérablement ses indications.
Il s’agit d’une étude monocentrique, prospective descriptive et analytique qui a concerné 100 patients adultes consentants, des deux sexes candidats à une PBH à visée diagnostique d’une affection quelconque non diagnostiquée par d’autres moyens non invasifs non contributifs. L’objectif principal était «la contribution de la PBH transpariétale dans la prise en charge du patient en Médecine interne».
L’indication de la PBH a été posée devant une EFH perturbée dans 69% des cas, une imagerie hépatique pathologique dans 84%, et dans plus de la moitié des cas (55%) une EFH perturbée avec un foie pathologique à l’imagerie.
Nous répondons pleinement aux recommandations en matière de taille du prélèvement et du nombre d’espaces portes. Tous les prélèvements biopsiques sont jugés interprétables. L’absence de complication majeure dans notre série s’explique par l’absence de troubles sévères de la coagulation,et par le repérage échographique systématique. Le diagnostic suspecté cliniquement est confirmé dans 71 % des cas par la PBH, et modifié par l’étude anatomo-pathologique dans 29% des cas. Une comorbidité est associée à l’hépatopathie dans 26% des cas dont 15%. Des relations sont clairement établies entre la douleur, l’histologie hépatique, le stade histologique et la qualité de la BBH. La PBH est plus performante en comparaison à d’autres sites de ponction biopsique (p=0.000005). La PBH occupe une place encore importante dans le diagnostic en Médecine Interne.
Article :
La place de la PBH dans la prise en charge d’un patient atteint d’une hépatopathie chronique a beaucoup évolué ces dernières années. Dans les hépatites chroniques
1
virales, la PBH a vu son rôle se restreindre dans la mesure où le diagnostic biologique d’infection virale est devenu très performant et où les tests non invasifs d’évaluation de la fibrose permettent de disposer de méthodes alternatives pour la décision thérapeutique et la surveillance [1,2].
La PBH reste cependant utile pour dépister des comorbidités et détecter certaines complications [12].
Dans de nombreuses autres indications au contraire, l’étude anatomopathologique d’un fragment de parenchyme hépatique obtenu par ponction-biopsie hépatique (PBH) demeure un moyen d’exploration précieux et déterminant des maladies du foie ou de maladies générales retentissant sur le foie [7, 8,10].
Des tests non invasifs ont été validés réduisant de plus en plus les indications de la PBH [4]. D’énormes progrès ont été réalisés dans l’exploration du foie dans les domaines biologiques, de la sérologie et de l’immunologie mais aussi du fait du développement intensif au cours de la dernière décennie de l’évaluation non invasive de la fibrose par des tests sanguins (FibroTest®, FibroMètre…) et/ou par des méthodes physiques telles que l’élastométrie impulsionnelle (Fibroscan) [4] Dans un avenir proche, il est possible que les progrès thérapeutiques (en particulier les médicaments antiviraux) et la performance de nouveaux marqueurs d’atteinte hépatique limitent encore davantage les indications de la biopsie à des cadres de pathologie bien précis,à condition bien entendu que ces examens soient accessibles. Malgré les progrès réalisés et le développement des moyens non invasifs, une preuve histopathologique est encore souvent nécessaire pour établir un diagnostic et entreprendre un traitement notamment en cancérologie [5]. Environ 16 000 PBH par voie transpariétale étaient réalisées chaque année en France, mais le développement ces dernières années des techniques non invasives pour l’évaluation de l’atteinte hépatique,a réduit de manière très significative les indications de la PBH [2, 3,6].
La PBH reste cependant un examen invasif,pouvant être à l’origine de complications. Il est actuellement démontré que l’échoguidage diminue le risque de complication grave [11]. Une enquête française récente a montré que 53 % des PBH transpariétales réalisées pour une hépatopathie diffuse étaient effectuées avec un repérage ou guidage échographique.
Peu d’études nationales ou internationales dans le but d’apprécier l’apport diagnostic de la PBH transcutanée dans les services de médecine interne ont été réalisées [10].
Il n’est pas retrouvé d’études nationales algériennes sur la pratique de la PBH transpariétale en dehors des hépatites virales et des hépatopathies chroniques chez l’enfant [9].
En Algérie les résultats de l’étude rétrospective unicentrique réalisée par le service de Médecine Interne de l’hôpital de Kouba (Alger) portant sur une série de 72 PBH colligés sur une période de dix années soit de 2002 à 2012 est la première étude publiée émanant d’un service de Médecine interne.Depuis très peu de communications portant sur le thème a vu le jour.
Cette étude prospective monocentrique descriptive et analytique qui s’est déroulée dans le service de Médecine Interne de l’EPH Rouïba a concerné 100 patients, des deux sexes, chez qui l’indication d’une PBH a été posée devant une anomalie
2
morphologique hépatique diffuse à l’imagerie, et/ou une perturbation du bilan hépatique. L’objectif principal de l’étude était «la contribution de la PBH transpariétale dans la prise en charge du patient en médecine interne». Ont été inclus dans l’étude tous les patients adultes consentants des deux sexes candidats à une PBH à visée diagnostique d’une affection quelconque non diagnostiquée par d’autres moyens non invasifs non contributifs, ne présentant pas de contre-indication à la PBH.
La moyenne d’âge de notre population à prédominance féminine (sexe ratio 0,53) est de 45,8 ans (extrêmes 16 ; 75 ans) avec une différence significative entre les deux sexes (p=0,02) (F : 48ans ± 12,01 ans; H :.41,74ans ± 14,57ans). A partir de l’âge de 40ans, notre population est constituée approximativement de 2/3 de patients de sexe féminin; le risque de maladie hépatique semble plus fréquent chez la femme surtout après 40ans et soulève le rôle éventuel de la ménopause et des désordres hormonaux.
Les motifs d’hospitalisation sont variables et représentés dans 40% des cas par l’existence d’un syndrome tumoral profond. Plus de la moitié de notre population sont des femmes au foyer, sans activité professionnelle à risque qui n’est cependant retrouvée que chez 03 patients mais sans lien de causalité avec leur maladie hépatique.
La population d’étude se caractérise par l’importance des signes généraux et la pauvreté des signes physiques. 74% de nos patients présentent un ou plusieurs signes généraux associés. L’asthénie et l’amaigrissement sont les plus fréquemment retrouvés, respectivement dans 74% et 58% des cas. Les signes fonctionnels traduisant une atteinte hépatique sont retrouvés chez 28% des patients et se traduisant dans 96% des cas par des douleurs de l’hypochondre droit.
La recherche d’anomalies de la coagulation dans le cadre du bilan pré PBH montre l’absence de troubles sévères de l’hémostase. Seuls 05 patients présentent un TP qui varie de 51 à 59%, et la thrombopénie n’est constatée que dans 14 cas (14%) ; le taux le plus bas de plaquettes retrouvé dans notre série est de 85000 éléments
/mm3.
La présence de facteurs de risque d’atteinte hépatique dans notre population a été notée dans 81% des cas. La notion de prise médicamenteuse hépatotoxique est retrouvée dans 32% des cas.
L’indication de la PBH a été posée devant une EFH perturbée dans 69% des cas, une imagerie hépatique pathologique dans 84%, et dans plus de la moitié des cas soit 55% une EFH perturbée avec un foie pathologique à l’imagerie.
Le repérage échographique a été réalisé chez tous les patients par l’opérateur lui- même. Un changement du repérage clinique après contrôle échographique a été fait chez 10 patients.
Un seul passage est effectué chez 99% des patients.
La longueur du fragment biopsique obtenue était variable, la taille des carottes obtenues, variait entre 07 mm et 65 mm avec une moyenne de 25,7mm ± 12,1. Presque les 2/3 de la population soit 63% ont un nombre d’espaces portes qui dépasse 11 mm. Dans presque la totalité des cas (93%), la taille de la carotte hépatique dépasse 10 mm avec dans la moitié des cas une longueur de carotte qui dépasse 20 mm. Une fragmentation de l’échantillon est notée dans 46% des cas. . Nous répondons pleinement aux recommandations en matière de taille du prélèvement et du nombre d’espaces portes qui sont conformes à ceux de la littérature. Tous les prélèvements biopsiques sont jugés interprétables.
L’absence de complication majeure dans notre série s’explique d’une part par
3
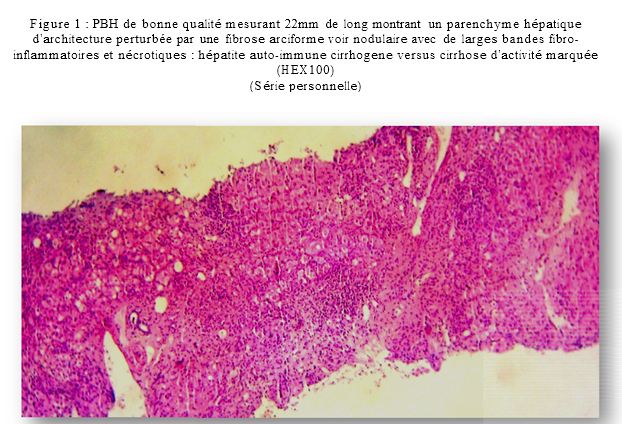
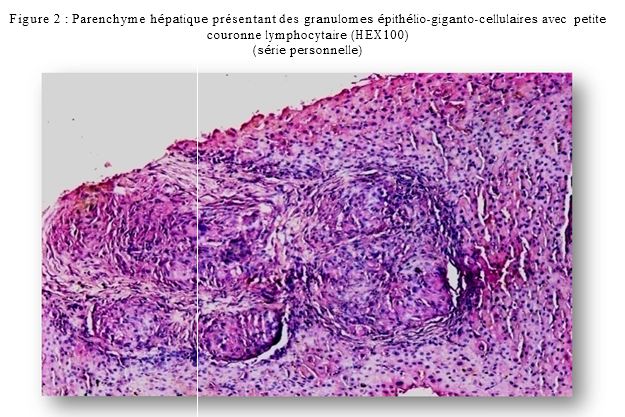
l’absence de troubles sévères de la coagulation, et d’autre part par le repérage échographique systématique. Une douleur post PBH est survenue dans 13% des cas, cédant sous antalgiques habituels, conformément aux données de la littérature. Dans notre série, le diagnostic suspecté cliniquement a été confirmé dans 71% des cas (n=71) par la biopsie hépatique, et modifié par l’étude anatomo-pathologique dans 29% des cas (n=29). Cette modification a intéressé essentiellement les indications de la PBH pour suspicion d’hépatopathies chroniques dysimmunitaires (34 cas) ; l’examen anatomopathologique a permis de confirmer le diagnostic sur le plan histologique que dans 19 cas (56%) avec un p très significatif (p=0,02).
Dans notre série, l’importance et la place occupée par les maladies de systèmes et les maladies auto-immunes trouve son explication dans le mode de recrutement des patients. 44% de nos patients sont adressés par des médecins internistes, dont 91% du secteur libéral.
16% des patients sont au stade de cirrhose ce qui est une particularité de notre population ; l’autre particularité est qu’un des patients cirrhotiques est âgé à peine de 16 ans.
Une comorbidité est associée à l’hépatopathie dans 26% des cas dont 15% sont représentées par une maladie de système ou une maladie auto-immune.
Des facteurs de corrélation ont été établis entre certains paramètres.
Parmi les facteurs influençant la survenue de la douleur, une relation statistiquement significative est ainsi établie entre la survenue de la douleur et l’âge (p=0,004), mais pas avec le sexe, le stade histologique, la perturbation du bilan hépatique ou la présence d’une anémie.
L’âge avancé a un impact sur le stade histologique de fibrose avancée avec un p très significatif (p=0,023).
La présence d’un ou de plusieurs facteurs de risque d’atteinte hépatique ne semble pas avoir un impact sur le stade histologique (p=0,289).
Le caractère fragmenté des biopsies hépatiques est corrélé significativement au stade de fibrose avancé. 81% des patients cirrhotiques ont un caractère fragmenté de leur biopsie hépatique (p=0,003). L’imagerie hépatique, échographique ou tomodensitométrique n’est pas corrélée au stade histologique (DNS, p=0,141), ainsi que la perturbation du bilan hépatique (p>0.05).
Parmi les facteurs influençant l’histologie hépatique, l’existence d’une anomalie morphologique du foie à l’échographie doppler et/ou à la TDM hépatique est presque toujours corrélée à une anomalie histologique, ceci est valable quelque soit l’origine étiologique et ce avec une différence significative p<0,01.
Par contre, il n’existe aucune relation statistiquement significative entre l’histologie hépatique et les aspects morphologiques hépatiques réalisés à l’échographie doppler et à la TDM (p=0,12et 0.43 respectivement), ces aspects sont variables même au sein de la même étiologie.
Il y a une relation statistiquement significative entre un aspect histologique normal du foie et la non fragmentation de l’échantillon (p=0,04).Par contre, aucune relation n’est établie entre un aspect histologique normal du foie ni avec le TT dans les deux sexes (p=0.24) ni avec le BMI (p =0,69) dans la population de l’étude. 57% des patients étudiés ont un BMI normal, ceci pouvant expliquer l’absence de relation entre une histologie hépatique normale et le BMI dans notre série.
L’impact du BMI sur la qualité du fragment hépatique n’a pas été constaté dans notre série, (p non significatif quelque soit le BMI).
L’existence d’un tour de taille pathologique dans les deux sexes dans notre série ne semble pas avoir une influence sur la qualité de la biopsie hépatique.
4
La différence est non significative dans les deux sexes (hommes p=0,97, femmes p=0,49).
Le délai de lecture moyen de la PBH est de 22,97 ± 8,24 jours (extrêmes 5 à 40 jours). Le diagnostic final est établi après un délai moyen de 9,44 ± 9,92 mois (extrêmes 1,5 à 61 mois). Il existe une différence statistiquement significative entre le délai écoulé entre la première consultation et la date de la PBH, et celui qui a été nécessaire à l’obtention du diagnostic histologique (p<0.01).
La PBH à visée diagnostique comparativement aux autres sites de ponction biopsie est significativement plus performante (p=0.000005). Ce dernier constat nous amène à nous interroger sur la place à attribuer à la PBH dans le diagnostic en Médecine Interne.
La ponction biopsie hépatique reste donc un examen d’actualité, n’en déplaise à certaines cassandres.
L’importance qu’elle conserve dans le diagnostic et le pronostic des maladies hépatiques souligne à quel point la pathologie hépatique ne se résume pas à l’évaluation du stade de fibrose, contrairement à ce que certains pourraient croire. Cependant, la qualité de l’examen histopathologique de la ponction biopsie hépatique dépend directement à la fois de l’expérience du préleveur et de l’expérience du pathologiste.
Références bibliographiques
- 1. Société nationale française de gastroentérologie. Recommandations pour la pratique clinique pour la réalisation de la ponction-biopsie hépatique. 200
- 2. Jean-François Cadranel, Pierre Rufat, Françoise Degos, pour le groupe «Evaluation et Epidémiologie» de l’Association Française pour l’Etude du Foie. Pratiques de la ponction-biopsie hépatique transpariétale en France. Gastroentérologie Clinique et Biologique Vol 25, N° 1 – janvier 2001 p. 77
- 3. Jean-Paul Joly, Dominique Capron. La pratique de la ponction-biopsie hépatique peut- elle être standardisée ? Gastroentérologie Clinique et Biologique Vol 25, N° 1 – janvier 2001 p71.
- 4. Sebastiani G, Alberti Non invasive fibrosis biomarkers reduce but not substitute the need for liver biopsy. World J Gastroenterol 2006;12: 3682–94.
- 5. T. Poynard . Faut-il encore faire des biopsies du foie?. La Revue de médecine interne 28 (2007) 67–70
- 6. Scoazec JY. La ponction-biopsie hépatique: quelle place aujourd’hui dans la prise en charge du patient. Ann Pathol. 2010;30(6):464–4 [PubMed]
- 7. Geri G, Saadoun D, Cacoub P. Manifestations hépatiques des maladies systémiques. La Revue de médecine interne 32 (2011) 486–493
- 8. Cadranel JF, Nousbaum JB. Indications de la ponction biopsie hépatique au cours des maladies parenchymateuses diffuses du foie. Presse Me 2012;41(11):1064–1070. [PubMed]
- 9. Tassou Fatima Ezzahra. L’apport de la ponction biopsie du foie dans les hépatopathies chez l’enfant (à propos de 20 cas). Thèse présentée et soutenue publiquement à Fes le 28/06/2013
- 1 I. Boukhris , W. Ben Ghezala , A. Hariz , S. Azzabi , I. Kéchaou , E. Chérif , Z. Kaouech , C.Kooli ,L. Ben Hassine , N. Khalfallah . Profil étiologique des cytolyses et des cholestases hépatiques dans un service de médecine interne : à propos de 118 cas. La Revue de médecine interne 35S (2014) A86–A200
- 1 Quentin Vannod-Michel, Biopsies hépatiques échoguidées: facteurs prédictifs d’échec et complications, thèse soutenue publiquement en France le 26 Mai 2016.
- 1 V. Paradis. Reste-t-il des indications à la biopsie hépatique en dehors de la pathologie tumorale?. POST’U (2017).
5
6

7